En 1978, le premier « bébé éprouvette » voyait le jour, au Royaume-Uni. Quatre ans plus tard, la petite Amandine naît en France.
Une révolution pour les parents connaissant des problèmes de fertilité, la fécondation in vitro (FIV) va permettre la naissance de dizaines de milliers d’enfants à travers le monde.
Qu’est-ce que la fécondation in vitro ?
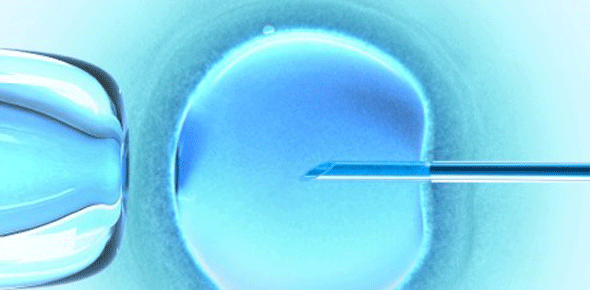
La fécondation in vitro consiste à procéder à une fécondation en dehors du corps de la future maman. La fusion entre l’ovule (ou ovocyte) et le spermatozoïde se réalise dans un laboratoire d’où le nom de « bébé éprouvette ».
Les couples ayant recours à la FIV ont malheureusement fait l’expérience de nombreuses tentatives vaines d’essais bébés. Ces derniers ont essayé la méthode de la procréation médicalement assistée (PMA), ils sont donc considérés comme infertiles voire stériles.
La FIV se fait en trois grandes étapes (stimulation, ponction et fécondation) :
Le prélèvement de gamètes
Dans un premier temps, il va falloir recueillir les ovocytes et les spermatozoïdes qui serviront à la fécondation.
Lors d’un cycle féminin classique, un seul ovocyte sera libéré. Pour les besoins de la fécondation in vitro, on procède souvent à la stimulation ovarienne, afin d’obtenir plusieurs ovocytes. Ceci permet d’augmenter les chances de grossesse. Cette stimulation sera très surveillée à travers des échographies et des prises de sang puisqu’il y a un risque d’hyper stimulation.
Lorsqu’on constate que les follicules ont atteint la taille recherchée, on va injecter des gonadotrophines chorioniques qui vont permettre aux ovocytes de finir la maturation. 36 heures plus tard, on ponctionnera les follicules pour en ôter le liquide, le plus souvent sous anesthésie locale.
Pour recueillir les cellules sexuelles mâles, le principe est généralement plus simple : masturbation le jour de la fécondation in vitro, au laboratoire. Parfois, les spermatozoïdes devront être ponctionnés le jour même, voire à l’avance puis congelés. Pour un sperme de qualité, il est préférable que le futur papa respecte une abstinence de 3 jours.
Si l’un des futurs parents souffre d’infertilité définitive, on pourra faire appel à un don d’ovocytes ou un don de spermatozoïdes.
La fécondation
Pour procéder à la fécondation, on va d’abord laver le sperme pour ne retenir que les spermatozoïdes, parmi lesquels on effectuera une sélection des plus mobiles.
De leur côté, les ovocytes sont repérés dans ce qu’on a aspiré des follicules et isolés. On va mettre un ovocyte par milieu de culture, avec un liquide contenant de 10 000 à 100 000 spermatozoïdes.
Les boîtes seront gardées dans un environnement à 37°C. Deux jours plus tard, on pourra découvrir le nombre d’embryons contenus.
Le transfert d’embryons
Ces embryons seront gardés 1 à 4 jours de plus dans leurs boîtes en verre, avant d’être introduits dans l’utérus de la future maman. On transfère ainsi deux embryons, le plus souvent, via un petit tuyau qu’on fait passer par le col. Ils seront poussés, dans une toute petite quantité de liquide, par une seringue.
Un test de grossesse pourra être effectué, une douzaine de jours plus tard.
Pour information, 4 tentatives de fécondation in vitro peuvent être remboursées par la sécurité sociale à condition de correspondre à certains critères. Probablement 4 tentatives puisqu’on parle d’une chance de réussite d’une FIV d’un peu plus de 25%.
Quels sont les risques de la fécondation in vitro ?
D’abord, au moment de la stimulation ovarienne, on court le risque d’une hyper stimulation. D’où une surveillance étroite.
Le fait de transférer plusieurs embryons peut résulter en une grossesse multiple et les risques qu’elle comporte.
Le taux de malformations congénitales est plus élevé lors d’une fécondation in vitro que lors d’une fécondation naturelle.
Il existe aussi des risques de grossesse extra-utérine et de fausses couches précoces ou tardive mais pas tellement supérieurs que lors d’une fécondation classique.
Le taux d’accouchement prématuré est également plus élevé lors d’une FIV.
Pour finir, sur une centaine de grossesses débutantes, plus des trois quarts aboutiront.









Commentaires récents